Artigo do Professor Vilmario Antonio Guitel, Bacharel em Optometria.

A visão dupla, conhecida tecnicamente por DIPLOPIA, é uma condição frequente de queixas de pacientes em consultórios de optometria e/ou de oftalmologia. Tal situação, embora possa parecer que tenha sempre como causa alguma desordem nos olhos, na verdade, na maioria das vezes têm como origem, um transtorno cerebral. À princípio, o profissional que atende pessoa com diplopia, deve possuir, bons conhecimentos de anatomia dos olhos, fisiologia ocular e da visão, além ser conhecedor de neurociências e de técnicas que permitam uma prescrição segura na busca da melhor correção para equilibrar a visão e livrá-la desta deficiência que causa tanta apreensão, insegurança e desconforto ao portador do transtorno.

Importante: Como nem sempre o paciente consegue diferenciar “imagem com sombra” de “imagem dupla”, torna-se muito importante caracterizar o tipo da queixa. Justamente porque “ver com sombra” geralmente é sintoma de imagem sobreposta, com provável origem em defeito refrativo. Enquanto que “duas imagens separadas” caracterizam uma diplopia verdadeira. Essa diferenciação precisa ser feita através de Testes Específicos. Para um melhor entendimento sobre o assunto, podemos iniciar revendo as condições da visão proporcionada pelo horóptero.
*O horóptero é uma superfície imaginária, no espaço visual, que corresponde a todos os pontos que estimulam locais correspondentes das duas retinas de uma pessoa.
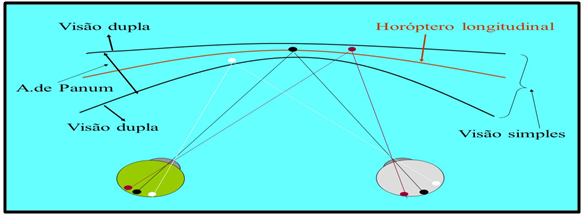
Nesta imagem, pode se observar que a zona onde possuímos visão binocular ou simples, está restrita à Área de Panum. Fora desse espaço, tanto além como aquém, sempre vai ser percebida visão dupla. A condição tanto pode ser binocular, como monocular, visto que, se apenas um olho focalizar aquém ou além da Área de Panum, também provocará uma diplopia. Situações para se diferenciar tipos de “visão com sombra” de “visão dupla (diplopia)” são bastante variadas. Podemos iniciar pela observação da binocularidade.
TIPOS DE DIPLOPIA
Pode ser monocular ou binocular
Quanto à direção pode se apresentar na:
a)Vertical
b)Horizontal
c)Oblíquo
Quanto à distância pode ser percebida:
Em visão longe (infinito), em visão de perto ou a qualquer distância.
Procedimento:
Para definir o tipo de diplopia, monocular ou binocular, pode se utilizar a seguinte técnica: Com a visão corrigida, faça oclusão de um olho.
* Se a diplopia desaparecer, ela é binocular.
* Se com a oclusão, permanecer com visão dupla, podemos considerar uma diplopia monocular. (Se monocular, observar qual o olho provoca a diplopia, alternando a oclusão de um olho para o outro).
ETIOLOGIA DE DIPLOPIA MONOCULAR
Erro refrativo: (o astigmatismo é a causa mais comum de diplopia monocular).
Tumor de pálpebra: (calázio ou outros que causem astigmatismo irregular)
Ceratopatia ou ectasia da córnea: (ceratocone ou astigmatismo irregular; (use o retinoscópio para observar os reflexos em tesoura).
Transtornos da íris: Policoria (mais de uma pupila); degeneração da íris (buracos ou falhas); pupila midriática e sem reação à luz.
Transtornos do cristalino: Catarata; cristalino subluxado; descentração da LIO; opacidade de câmara posterior.
Estado psicológico: Também deve ser levado em consideração (stress, tensão).
ETIOLOGIA DA DIPLOPIA BINOCULAR
Diplopias caracterizadas como binoculares, podem ter origem em várias condições:
1) Neurológicas: pode ser supranuclear, nuclear ou infranuclear, (conforme a localização do transtorno no Sistema Nervoso Central).
Sintomas e Sinais podem ajudar na localização da lesão.
Neuropatias: específicas incluem
* Infarto vaso oclusivo (AVC), que pode ser por compressão causada por tumor, aneurisma ou trombo,
* Inflamação e degeneração (Parkinson e Alzheimer).
* Desmielinização de nervos, podem ser causa de diplopia.
2) Miopáticas: (nas doenças que comprometem músculos), como na oftalmopatia da tireoide (Doença de Graves) e na miosite (inflamação de músculos oculares), pode ocorrer diplopia.
3) Distúrbio neuromuscular: caracterizado pela miastenia gravis.
DIPLOPIAS INTERMITENTES
Quando a diplopia aparece em caráter intermitente, (não se manifesta de forma permanente), a origem pode ter as seguintes causas:
a) Miastenia Gravis; Oftalmopatia da Tireóide ou Esclerose Múltipla
b) Pode ser provocada por Espasmo de Acomodação
c) Nistagmo de Convergência-Retração
d) Foria Descompensada.
DIPLOPIAS POR COMPROMETIMENTO DE NERVO CRANIANO
DIPLOPIA POR PARALESIA DO III PAR
Nesta condição, a diplopia pode estar acompanhada por uma pupila midriática e sem reação à luz e na visão de perto. As causas podem ter origem em um aneurisma ou AVC. Muitas vezes, na própria anamnese é informado situações de trauma na cabeça por acidentes ou mesmo pequenas pancadas. Os testes da motilidade nos fornecerão dados sobre quais os nervos e músculos podem estar envolvidos na paresia ou paralisia. Nem sempre todos os músculos mediados pelo III nervo estarão comprometidos, mesmo porque o nervo óculomotor (III par craniano) se distribui dentro da órbita, em duas ramas:
* Um segmento superior, (que estimula o músculo reto superior e o levantador da pálpebra superior).
* Outra rama inferior (que estimula o músculo reto inferior e oblíquo inferior).
Portanto, se apenas fibras da divisão superior estiverem lesadas, teremos comprometimento dos músculos reto superior e do levantador da pálpebra superior, observando-se então, ptose e dificuldade de elevação do olho.
Caso as fibras comprometidas forem da divisão inferior, podem ser observadas restrições na excicloducção, elevação e abdução, além do envolvimento da pupila, visto que as fibras do S.N. Parassimpático, que agem sobre a íris (estimulando miose), são veiculadas em conjunto com as fibras que estimulam o músculo oblíquo inferior.
Obs.: Em aneurismas sempre se observará midríase, mas no infarto não. Isto se deve ao fato de que as fibras pupilares parassimpáticas se localizam mais externamente no feixe do nervo óculomotor e desta forma são acometidos primeiro em lesões compressivas (aneurismas). Enquanto que no infarto, as fibras que sofrem, são as mais centrais, mantendo as externas intactas e não provocando defeitos pupilares ou midríase.
DIPLOPIA PARALESIA DO IV PAR
Nas diplopias por paralisia do IV par craniano, nervo troclear, existe sempre o envolvimento do músculo oblíquo superior. Sua origem costuma ser por infarto ou trauma, podendo mesmo se apresentar congênito. A anamnese pode ajudar a esclarecer. O nervo troclear, por ter um trajeto mais longo dentro do cérebro, é lesado com mais facilidade em traumas. Pacientes de qualquer idade com paralesia do IV nervo e com amplitude de fusão vertical aumentada, não precisam de outras avaliações: eles têm paralisia congênita descompensada.
DIPLOPIA ENVOLVIMENTO DO VI PAR
Nas diplopias com envolvimento do nervo abducente, VI par craniano, será observada restrição da abdução. As causas de paralesia do músculo reto lateral por afetação do VI nervo, podem ser:
* Retenção do Reto Medial, Trauma; Tumor inflamatório, Oftalmopatia da tireóide, Espasmo do reflexo para perto, Miastenia Grave
* Em crianças com paresia bilateral, considerar o estrabismo.
* Na Síndrome de Horner, pode haver junção de fibras do sistema simpático com fibras do VI par. (regeneração aberrante).
* Síndrome de Duane
Também pode ser citado como causa de redução ou paralesia do músculo reto lateral:
a) Sinal de aumento da pressão intracraniana;
b) Consequência de punção lombar;
c) Quando a paralisia for bilateral, pode se pensar em tumor.
DIPLOPIA MIASTENIA GRAVE E OFTALMOPATIA DA TIREÓIDE
Em todas as situações de diplopia, mesmo se a paralesia for observada por um nervo craniano e seus músculos específicos, sempre devemos considerar a possibilidade de patologias como a Miastenia Grave e Oftalmopatia da Tireóide.
MIASTENIA GRAVE
Apresenta sintomas com queixas de tontura, fraqueza e dificuldade para manter os olhos abertos. Também na visão de perto a diplopia aparece por afetação e fraqueza dos músculos extraoculares. Os sinais observados são a ptose e debilidade geral. Um teste simples para comprovar a possibilidade de miastenia grave, é solicitar ao paciente que olhe para cima por algum tempo. Observa-se, então se as pálpebras conseguem se sustentar ou se elas cedem em alguns segundos, tornando-se ptóticas. Também no olhar prolongado em supraversão, as pálpebras não se sustentam e descem por fraqueza do músculo orbicular. Caso se observe variação dos sintomas, com aumento durante o ciclo circadiano, aumentam as suspeitas de miastenia. Bom lembrar de que o hipertireoidismo pode estar associado.
OFTALMOPATIA DA TIREÓIDE
Ocorre em alguns casos de hipertireoidismo avançado, mais exatamente na Doença de Graves. Nesta situação, acontece um espessamento acentuado dos músculos extraoculares dentro da órbita, provocando a proptose (expulsão do globo ocular com flagrante exoftalmia), podendo ainda ocorrer estiramento do nervo óptico e a diplopia.
DIPLOPIA POR OFTALMOPLEGIA INTERNUCLEAR
Para que se caracterize esta forma de diplopia, é necessário relembrar da anatomia do cérebro e de alguns núcleos. Lembrando que as fibras do VI par (nervo abducente), que seguem pelos dois lados, do cérebro, são veiculadas através do fascículo longitudinal medial para o núcleo do músculo reto medial contralateral, (situado no núcleo do nervo óculo motor). O encontro das fibras destes dois nervos tem por função a coordenação do olhar horizontal (à cargo da Ponte). Para que essa ação aconteça com perfeição, quando o reto lateral recebe estímulos para a abdução, o reto medial ipsi lateral, receberá a mesma quantidade de estímulo de inibição, regulando e controlando, desta forma, as forças geradoras dos estímulos para o olhar horizontal. (Lei de Hering).
Contudo, esta área do SNC pode ser atingida por desmielinização, isquemia ou tumor. O sinal é uma abdução diminuída, com nistagmo na tentativa de olhar contralateral. Também a velocidade do olhar sacádico pode estar diminuída no olho adutor. O sintoma é a diplopia, mas os sinais serão muito sutis. A Oftalmoplegia Internuclear bilateral é comum em pessoas com exotropia de instalação tardia e nistagmo de batimento superior na tentativa de convergência. Outras condições supra nucleares que podem produzir diplopia e dificuldade da motilidade ocular por insuficiência de convergência, são distúrbios sistêmicos por doenças como Parkinson, Doença de Huntington ou Síndrome de Parinaud.
DIPLOPIA POR INSUFICIÊNCIA DE CONVERGÊNCIA
A queixa é de astenopia ou diplopia em visão de perto. O sinal será uma exotropia encontrada em Cover-Test há 30 ou 40 cm e um PPC longo. A amplitude de fusão será inadequada. O tratamento são os conhecidos exercícios para melhorar o PPC, como Cordão de Brock e Bola de Marsden.
DIPLOPIA EM ESTRABISMO
Nos estrabismos dificilmente são observadas diplopias. Segundo Souza Dias, esta complicação é mais comum em adultos (especialmente pessoas neuróticas), do que em crianças. Explica-se esta tendência, pelo fato de existir na infância, maior capacidade da ocorrência de supressão ou da alternância em casos de desvios oculares significativos. Mesmo em Correspondência Sensorial Anômala, não haverá queixas de diplopia. Por essas razões, é rara a diplopia em estrabismos de surgimento precoce. Contudo, é bastante comum em desvios adquiridos, principalmente nas tentativas de cirurgia na qual o cirurgião pretenda restaurar a ortotropia. Nestes casos, nenhuma reoperação poderá restaurar o dano cortical, se ele se manifestar.
Mesmo nas tentativas de tratamentos ortópticos, quando se objetiva a restauração da binocularidade em casos de alternância ocular em exotropias estabelecidas, também pode ser provocada uma diplopia irreversível. Contudo, embora a diplopia seja comum no pós-operatório de cirurgia de estrabismo, ela pode desaparecer após alguns dias, principalmente através de terapia visual ou oclusiva.
TRATAMENTOS
A solução para cada tipo de diplopia, carece de ampla avaliação e investigação no sentido de se caracterizar a origem do transtorno. Desde uma simples correção da ametropia, como nos casos de astigmatismos irregulares ou ectasias corneanas, (correção com LC) até uma rigorosa investigação nos músculos e seus respectivos nervos.
Lembrando sempre das doenças de origem musculares, degenerativas ou sistêmicas que encontrarão solução no tratamento e na melhora dos sintomas da patologia. Bem como na solução de diplopia por catarata, resolvida pela respectiva cirurgia. Já nos defeitos da íris (policorias) podemos utilizar lentes de contato cosméticas com orifício pupilar confeccionada na média do diâmetro pupilar contralateral.
A correção com lente prismática é muito eficiente em vários casos. Mas não em todos. Para tais correções, é necessário bom conhecimento em neurociência, fisiologia e de prismoterapia.
Outras vezes, pode ser necessário recorrer à penalização com uma oclusão que poderá ser parcial, (com cobertura em parte da lente) ou total (em casos extremos com lente fosca). A técnica se deve ao uso de uma oclusão localizada, que pode ser Binasal, Bitemporal ou com uma localização direcionada, em locais específicos da lente, à critério do terapeuta. Não podemos esquecer que determinadas diplopias podem ser solucionadas por exercícios de Terapia Visual ou Ortóptica.
Fonte: Vilmário Antonio Guitel







